Медико-социальная экспертиза и инвалидность при раке пищевода
Рак пищевода занимает 8-е место в общей структуре заболеваемости злокачественными опухолями и 4-е среди новообразований пищеварительного тракта
Удельный вес рака пищевода по Российской Федерации составляет 2,3%, а интенсивный показатель в 1989 г составил 9,1 на 100 000 мужского населения и 4,2 — женского, по Санкт-Петербургу в среднем - 9,7 на 100 000 населения.
Рак пищевода болезнь преимущественно пожилых людей. 82 - 88% всех случаев рака приходится на возраст старше 60 лет. Из числа радикально оперированных больных на МСЭ направляют около 65% больных, инвалидность устанавливается в 93,7% случаев, из них I группа - 48,5%, II - 45,2%, III группа -5,3%.
Критерии экспертизы трудоспособности.
Ведущими локальными факторами прогноза у радикально оперированных больных раком пищевода являются: локализация опухоли в органе, степень прорастания стенки пищевода, анатомическая форма роста, гистологическое строение и степень дифференцировки.
Локализация опухоли в пищеводе существенно влияет на прогноз. По опубликованным данным, самой частой локализацией (до 60%) рака пищевода является среднегрудной отдел, реже поражаются нижний (до 30%) и верхнегрудной (10%) отделы. Расположение опухоли в пищеводе определяет тактику лечения.
При нижнегрудной локализации чаще всего применяется: хирургическое лечение, при среднегрудной — комбинированное и при верхнегрудной — лучевая терапия. По данным НИИ онкологии им. проф. Н. Н. Петрова, 5-летняя выживаемость после радикального лечения рака нижнегрудного отдела пищевода составила 30,4%, среднегрудного — 22,6% и верхнегрудного — №8,3%.
Одним из важных прогностических факторов у радикально оперированных больных является анатомическая форма роста. Различают экзофитную, эндофитную и смешанную формы. Различают также следующие анатомические формы роста рака пищевода:
— с преобладанием экзофитного роста — бляшковидный (поверхностный) и грибовидный (полиповидный, узловой) рак;
— с преимущественно эндофитным инфильтрирующим ростом — язвенно-инфильтративный рак (первично-язвенный) в виде плоских и малигнизированных язв, собственно язвенно-инфильтративный рак и диффузно-инфильтративный;
— с экзоэндофитным (смешанным) характером роста — блюдцеобразный рак.
Экзофитные опухоли (10,6% от всех раков) в большинстве случаев имеют небольшие размеры (до 3 см), располагаются в нижнегрудном отделе пищевода, прорастают мышечную стенку и редко метастазируют в регионарные лимфатические узлы; поражаются в 9,5% случаев. Пятилетняя выживаемость оперированных больных — 63,7%.
Основную группу составляют больные с эндофитной формой роста —64,1%. При первично-язвенном раке пищевода в виде малигнизированных и плоских язв, размером до 3 см, прорастающих мышечный слой, поражение регионарных лимфатических узлов метастазами отмечено в 6,6%. Пятилетняя выживаемость при данной форме — 54,2%.
Язвенно-инфильтративная форма роста одинаково часто встречается в различных отделах пищевода, чаще всего прорастает всю стенку пищевода и поражает регионарные лимфатические узлы метастазами в 43,4%. Пятилетняя выживаемость — 17,5%.
Диффузно-инфильтративный рак пищевода (31,6%) — это опухоли, чаще всего достигающие размеров 6 см, прорастающие стенку пищевода и поражающие регионарные лимфатические узлы в 38% случаев. Пятилетняя выживаемость у данной группы—11,7%.
Блюдцеобразный рак пищевода (25%) — это опухоли, которые содержат элементы как экзофитного, так и эндофитного роста. Достигают больших размеров, прорастают всю стенку пищевода регионарные лимфатические узлы поражаются в 42% случаев. Пятилетняя выживаемость у оперированных больных — 20,6%.
Ведущим критерием прогноза у радикально оперированных больных является степень прорастания стенки пищевода. Этот фактор тесно связан с размером опухоли, анатомической формой роста и характером поражения регионарных лимфатических узлов. При размере опухоли более 6 см п эндофитной и смешанной форме роста прорастание всех слоев стенки в 5 раз выше, чем при размере до 3 см экзофитной и язвенной форм роста. Пятилетняя выживаемость при инфильтрации мышечного слоя — 47,6%, всей стенки — только 13,3%.
Не меньшее значение на прогноз оказывает и характер поражения регионарных лимфатических узлов. Регионарными для пищевода являются лимфоузлы глубокой шейной цепочки, паратрахеальные и трахеобронхиальные (для шейного отдела пищевода), заднесредостенные и предпозвоночные (для средней трети) и перикардиальные, диафрагмальные, преэзофагеальные (для нижней трети пищевода). Чаще всего поражение отмечается при прорастании всей стенки пищевода, смешанной и эндофитной формах роста средней и низкой степени дифференцировки.
Одним из определяющих факторов клинического прогноза является гистологическое строение и степень дифференцировки рака пищевода. В 87—95% случаев в пищеводе развивается плоскоклеточный рак разной степени дифференцировки, в остальных аденокарцинома. Прогноз ухудшается по мере снижения степени дифференцировки. Пятилетняя выживаемость при плоскоклеточном ороговевающем раке — 21—68% при аденокарциноме — 27%, при преинвазивном раке —75%.
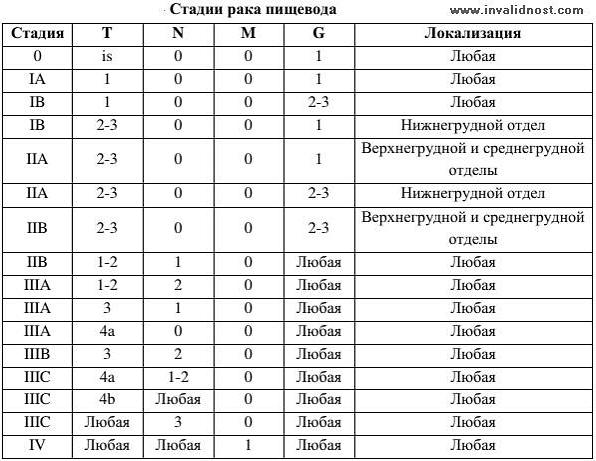
Классификация рака пищевода по стадиям.
I стадия - опухоль протяженностью не более 3 см, прорастаюшая только слизистую оболочку и подслизистый слой. Регионарные метастазы не определяются.
IIА стадия - опухать протяженностью 3-5 см в слизистом и подслизистом слоях или менее 5 см, врастающая в мышечный слой стенки пищевода но без полного прорастания ее. Регионарные метастазы не определяются.
IIБ стадия — опухоль той же или меньшей степени местного распространения с одиночным регионарным метастазом.
IIIA стадия — опухоль протяженностью более 5 см, врастающая в мышечную стенку пищевода без полного прорастания ее, или опухоль любой протяженности, полностью прорастающая стенку пищевода. Регионарные метастазы не определяются.
IIIБ стадия — опухоль той же или меньшей степени местного распространения с множественными регионарными метастазами.
IVА стадия — опухоль любой протяженности, врастающая в соседние органы. Регионарные метастазы не определяются.
IVB стадия — опухоль той же степени местного распространения с любыми вариантами регионарного метастазирования или опухоль меньшей степени
местного распространения с несмещаемыми регионарными метастазами, или опухоль любой степени местного распространения с клинически определяемыми метастазами.
Классификация TNM для рака пищевода предусматривает следующие обозначения.
Т — первичная опухоль:
pТx — недостаточно данных для оценки первичной опухоли;
pТ0 — первичная опухоль не определяется;
pTis- преинвазивная карцинома;
рТ1 — опухоль инфильтрирует стенку пищевода до подслизистого слоя;
рТ2 — опухоль инфильтрирует мышечный слой;
рТ3 — опухоль инфильтрирует стенку пищевода до адвентиции;
рТ4 — опухоль распространяется на соседние органы.
N — регионарные лимфатические узлы:
pNx — недостаточно данных для оценки регионарных лимфатических узлов;
pN0 — нет признаков метастатического поражения регионарных лимфатических узлов;
pN1 — имеется поражение регионарных лимфатических узлов метастазами.
М — отдаленные метастазы:
рМх — недостаточно данных для определения отдаленных метастазов;
рМ0 — нет признаков отдаленных метастазов;
рМ1 —имеются отдаленные метастазы.
G — гистопатологическая дифференцировка.
Лечение и его результаты.
Несмотря на значительные трудности в лечении рака пищевода, следует с удовлетворением отметить, что за последние два десятилетия в этой сложной проблеме произошли большие сдвиги. Впервые от паллиативных мероприятий, направленных лишь на облегчение состояния больного, онкологи перешли к системе комплексного лечения больных раком пищевода, позволяющей добиться полного излечения определенного числа больных.
Все имеющиеся в арсенале современной онкологии средства терапии рака пищевода можно классифицировать следующим образом.
1. Радикальные методы лечения: хирургический — резекция или экстирпация пищевода с одномоментным или последующим восстановлением непрерывности пищеварительного тракта — и комбинированный — предоперационное облучение по различным методикам с последующей радикальной операцией.
2. Паллиативные методы лечения: хирургический — наложение гастростомы, обходного эзофагогастроанастомоза, диафрагмо- и хиатотомия, реканализация пищевода, лучевой, химиотерапевтический и симптоматический.
При раке внутригрудного отдела пищевода наибольшее распространение получила операция Добромыслова — Торека: внутригрудная экстирпация пищевода с формированием пищеводной стомы на шее и наложением гастростомы, с последующей пластикой пищевода фрагментом тонкой, толстой кишки или желудком. Резекция пищевода с одномоментным созданием эзофагогастроанастомоза путем мобилизации желудка и смещения его в грудную полость осуществляется в основном при локализации опухоли в нижне- и среднегрудном отделах пищевода. В настоящее время наиболее распространенной является операция типа Гаврилиу, когда производят субтотальную резекцию или экстирпацию пищевода с одномоментной эзофагопластикой анти- или изоперистальтической желудочной трубкой, выкроенной из большой кривизны желудка.
Для проведения предоперационной лучевой терапии используют методики укрупненного фракционирования дозы интенсивным ритмом (концентрированная), классического фракционирования дозы (пролонгированная) и методика сочетанной лучевой терапии.
Второй и третий варианты предоперационной лучевой терапии показаны при III стадии опухолевого процесса с протяженностью опухоли более 6 см. Операции при этом варианте производчт через 2—3 нед после окончания лучевого лечения.
Пятилетняя выживаемость при хирургическом лечении с одномоментной пластикой в три раза выше по сравнению с многомоментной. При использовании предоперационной лучевой терапии выживаемость достигает 60 и 23,3% соответственно.
Таким образом, при I стадии опухолевого процесса, прорастании слизистого и мышечного слоев пищевода, экзофитной и язвенной формах роста без поражения регионарных лимфатических узлфв метастазами, высокой степени дифференцировки, локализации опухоли в нижне- и среднегрудном отделах и возрасте больных до 60 лет показана одномоментная пластика пищевода.
При локализации опухоли в нижне- и среднегрудном отделах,
II стадии заболевания, экзофитной, язвенной и смешанной формах роста, прорастании мышечного слоя и любой степени дифференцировки показано комбинированное лечение с использованием концентрированной лучевой терапии в предоперационном периоде с последующей резекцией пищевода с одномоментным эзофагогастроанастомозом. Использование комбинированной лучевой терапии в данной стадии опухолевого процесса позволяет улучшить результаты почти в два раза по сравнению с только хирургическим лечением.
При расположении опухоли в верхнегрудном отделе и II стадии заболевания показано комбинированное лечение и выполнение экстирпации пищевода или операции типа Гаврилиу.
В III стадии опухолевого процесса, при прорастании опухолью всей стенки пищевода и выходе за ее пределы, независимо от локализации и анатомической формы роста и степени дифференцировки, при множественном поражении регионарных лимфатических узлов метастазами и без поражения показано комбинированное лечение с использованием пролонгированной лучевой терапии или сочетанной лучевой терапии и последующем удалении всего пищевода с одномоментной или многоэтапной пластикой пищевода.
При IV стадии рака пищевода показаны лучевая терапия как паллиативное лечение, химиотерапия, наложение гастростомы, обходного эзофагогастроанастомоза, реканализация опухоли.
В первые три года после лечения метастазы в лимфатических узлах средостения отмечены в 54,2%, рецидивы — в 2,5% случаев.
Осложнения и последствия оперативного лечения рака пищевода. При отсутствии данных за рецидив и метастазы ведущими факторами прогноза у радикально оперированных больных следует считать осложнения и последствия проведенного лечения (болезни оперированного пищевода).
К ранним осложнениям, которые могут повлиять на оценку трудового прогноза, относится несостоятельность шейного анастомоза с образованием свища. Свищи обычно хорошо закрываются, но в ряде случаев требуется повторная операция. Возможно развитие эмпиемы плевры, медиастинита. Иногда причиной эмпиемы плевры является хилоторакс. В результате нарушения кровообращения развивается гангрена или ограниченный некроз трансплантата. Из-за тяжести состояния и необходимости длительного лечения больные с указанными осложнениями нетрудоспособны и нуждаются в определении группы инвалидности.
Развитие рефлюкс-эзофагита связано с выпадением или повреждением вследствие операции весьма сложного в функциональном отношении замыкательного механизма кардии и заброса кислого содержимого в трансплантат. Определенную роль играет техника наложения эзофагогастроанастомоза. Клинически это осложнение проявляется срыгиванием, изжогой, чувством жжения за грудиной, болями при прохождении пищи по пищеводу. По тяжести различают легкий, средней тяжести и тяжелый рефлюкс-эзофагит.
С рефлюкс-эзофагитом часто связан, а иногда является его следствием рубцовый стеноз анастомоза, клиническим синдромом которого является дисфагия. Причина ранней послеоперационной дисфагии — анастомозит, в отдаленном периоде может быть рубцовая стриктура или рецидив рака. Морфологически стриктура проявляется стойким, различной степени сужением просвета в области анастомоза, что создает препятствия для прохождения контрастирующей массы даже жидкой консистенции, неровностью контуров, супрастенотическим расширением.
Для дифференциальной диагностики с рецидивом рака следует проводить функциональные фармакологические пробы и фибро- эзофагоскопию.
Образование пептических язв анастомоза, встречающихся после различных видов эзофагопластики по поводу болезней, после резекции пищевода при раке можно полностью исключить ввиду двустороннего пересечения блуждающего нерва.
Большую группу последствий оперированного пищевода составляют функциональные расстройства искусственного пищевода, протекающие по типу гипотонии, спазма искусственного пищевода или нарушения (дисфункции) акта глотания при высоко наложенном (на уровне глотки) анастомозе. В период привыкания больного к искусственному пищевод иногда наблюдается нарушение акта глотания, что приводит к забрасыванию пищи в дыхательные пути. Клинические проявления многообразны, но чаще это — длительная задержка принятой пищи в искусственном пищеводе, боли за грудиной, неприятный запах изо рта, истечение жидкой пищи при горизонтальном положении, частые срыгивания, поперхивание во время еды; аспирацией пищи в легкие и частыми пневмониями. Решающее значение в распознавании этих последствий придается рентгенологическому исследованию. У большинства больных эти явления проходят самостоятельно в течение первого года после операции. Лишь в единичных случаях, когда нарушение глотания связано с продолжающимися процессами рубцевания в области анастомоза, требуется пластическая операция — расширение анастомоза.
Причиной нарушения моторики искусственного пищевода при пластике пищевода может быть сдавление трансплантата в верхнее апертуре грудной клетки (при загрудинной пластике), между рукояткой грудины и трахеей. При подкожной и загрудинной пластике нарушение моторики может быть вызвано провисанием избыточной петли трансплантата ниже уровня анастомоза. Лечение этих осложнений — оперативное.
Создание искусственного пищевода с выключением желудка при резекции пищевода по поводу рака может привести к. расстройствам пищеварения. У больных появляется частый жидкий стул с частицами непереваренной пищи, тяжелые нарушения витаминного, водно-электролитного, белкового и других видов обмена, проявляется быстро нарастающая слабость, начинают отекать ноги, затем развиваются асцит и гидроторакс. Причиной такой пищеварительной декомпенсации считают поступление в кишечник вырабатываемого пустым желудком желудочного сока с высокой активностью, нейтрализация которого требует больших затрат организма. Для больных, которым после резекции пищевода произведено полное удаление желудка, это осложнение не характерно. Следует помнить о возможном
развитии такой алиментарной дистрофии в отдаленном периоде — с началом трудовой деятельности. Это тяжелая группа больных, требующая длительного стационарного лечения, коррекции нарушений, иногда без заметного улучшения.
Выраженные формы нарушения пищеварения не позволяют выполнять работу в обычных производственных условиях. Поэтому у оперированных больных при освидетельствовании целесообразно оценивать состояние пищеварения.
Из других последствий следует остановиться на группе астенических состояний, имеющих различную «окраску». Чаще —это эмоциональная лабильность, раздражительность, низкая интеллектуальная продуктивность, неприятное ощущение физической слабости при умственном или незначительном физическом напряжении. Все это требует при проведении МСЭ тщательного психоневрологического обследования с применением специальных методов.
Критерии и ориентировочные сроки ВУТ.
Лечение с выдачей листка временной нетрудоспособности показано у радикально оперированных больных трудоспособного возраста при благоприятном клиническом прогнозе, т. е. при локализации опухоли в нижне- и среднегрудном отделах, выполнении одномоментной пластики в I и II стадиях заболевания, экзофитной, язвенной и смешанной формах роста, высокой степени дифференцировки, проведении хирургического и комбинированного лечения.
Средние сроки ВУТ этих больных составляют 5—6 мес.
Показания для направления больных на МСЭ.
На МСЭ направляют:
— радикально оперированных больных с благоприятным клиническим прогнозом для рационального трудоустройства после лечения с выдачей листка временной нетрудоспособности;
— радикально оперированных больных с сомнительным прогнозом;
— больных с послеоперационными осложнениями;
— радикально оперированных больных с незавершенной пластикой пищевода;
— больных, отказавшихся от радикального лечения; больных после лучевой и химиотерапии; инкурабельных больных; больных с рецидивом заболевания.
Стандартные обследования при направлении на МСЭ:
— рентгенологическое исследование пищевода и трансплантата; фиброэзофагоскопия с биопсией;
— УЗИ печени;
— крупнокадровая флюорография;
— анализы крови и мочи;
— биохимические анализы;
— копрограмма.
КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ РАКЕ ПИЩЕВОДА В 2021 ГОДУ
ПРИ ПЕРВИЧНОМ ОСВИДЕТЕЛЬСТВОВАНИИ В БЮРО МСЭ:
Инвалидность не устанавливается в случае, если у больного имеется:
Рак пищевода I стадии (T1N0M0) после радикального лечения (при выполнении эндоскопической резекции в пределах слизистой оболочки или подслизистого слоя) без местных и/или общих осложнений.
Инвалидность 3-й группы устанавливается в случае, если у больного имеется:
Рак пищевода I, II стадии (T1,2N0,1M0) после радикального лечения без местных и/или общих осложнений. Устранимая гастростома, временное наличие эзофагогастрального зонда.
Инвалидность 2-й группы устанавливается в случае, если у больного имеется:
1. Рак пищевода I, II, III стадии (T1,2,3,4N1,2M0) после радикального лечения (в том числе при комбинированном лечении) при наличии местных и/или общих осложнений.
2. Гастростома, наличие эзофагогастрального зонда.
Инвалидность 1-й группы устанавливается в случае, если у больного имеется:
Рак пищевода IV стадии (T1,2,3,4N,1,2,3M1), инкурабельное состояние.
ПРИ ПОВТОРНОМ ОСВИДЕТЕЛЬСТВОВАНИИ В БЮРО МСЭ:
При повторном освидетельствовании перспективы установления (продления) инвалидности зависят от: степени нарушенных функций организма после проведенного лечения, наличия ремиссии или возникновения рецидивов, метастазов, осложнений, продолженного роста опухоли после радикального лечения, а также с учетом проводимого лечения в течение пяти лет.
Обычно (как правило) подходы при повторном освидетельствовании следующие.
Инвалидность не устанавливается в случае, если:
- не имеется: рецидивов, метастазов опухоли, инвалидизирующих последствий проведенного противоопухолевого лечения, сопутствующей инвалидизирующей патологии (при условии истечения срока в 5 лет с начала лечения онкопатологии).
Инвалидность 3-й группы устанавливается:
1. В случае наличия стойкого умеренно выраженного нарушения функции организма.
Инвалидность 2-й группы устанавливается:
1. В случае появления с момента предыдущего освидетельствования рецидивов (метастазов) опухоли (если ранее больному устанавливалась инвалидность 3-й или 2-й группы) - при условии отсутствия стойких значительно выраженных нарушений функций организма.
2. В случае наличия у больного последствий проведенного противоопухолевого лечения и/или сопутствующей патологии, приводящих к стойкому выраженному нарушению функций организма.
Инвалидность 1-й группы устанавливается в случае, если у больного имеется:
1. Терминальное, инкурабельное состояние, нуждаемость в постоянной посторонней помощи, уходе, надзоре.
2. Стойкое значительно выраженное нарушение функций организма.
Источник
КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ РАКЕ ПИЩЕВОДА У ДЕТЕЙ В 2021 ГОДУ
Категория "ребенок-инвалид" не устанавливается:
- после завершения лечения и достижения стойкой ремиссии (5 лет и более) с благоприятным онкопрогнозом при отсутствии или незначительно выраженных нарушениях функций организма.
Категория "ребенок-инвалид" устанавливается:
- при первичном освидетельствовании с любым видом и формой злокачественного новообразования на весь период лечения.
Согласно пункту 16а) приложения к Постановлению Правительства РФ от 20.02.2006 N 95 (ред. от 14.11.2019) "О порядке и условиях признания лица инвалидом":
16. Категория "ребенок-инвалид" сроком на 5 лет устанавливается:
а) при первичном освидетельствовании детей в случае выявления злокачественного новообразования, в том числе при любой форме острого или хронического лейкоза.
Получить официальное заключение о наличии (или отсутствии) оснований для установления инвалидности больной может только по результатам своего освидетельствования в бюро МСЭ соответствующего региона.
Порядок оформления документов для прохождения МСЭ (включая и алгоритм действий при отказе лечащих врачей направлять больного на МСЭ) достаточно подробно расписан в этом разделе форума: Оформление инвалидности простым языком
Источник |