Медико-социальная экспертиза и инвалидность при раке молочной железы
Рак молочной железы занимает четвертое место (9%) в структуре онкологической заболеваемости населения Российской Федерации и первое место по заболеваемости женщин. Показатель заболеваемости раком молочной железы по РФ в 1994 г. составил 33,5 на 100 000 населения.
Главная роль в развитии рака молочной железы отводится нарушению гормонального баланса в организме женщины. На фоне нарушения нейрогормональной регуляции, сопровождающегося в конечном итоге повышением уровня эстрогенов, в молочной железе возникает дисгормональная гиперплазия с пролиферацией эпителия протоков. В дальнейшем на этой основе может развиться рак.
К нарушению гормонального баланса и перенасыщению организма эстрогенами могут привести поражение репродуктивной сферы, а также болезни печени, сопровождающиеся снижением инактивации эстрогенов. Неблагоприятно влияют на течение рака диабет и ожирение.
Отмечено влияние производственных вредностей (контакт с нефтепродуктами, перегревание, переохлаждение) и проживание вблизи производственных объектов на частоту развития рака молочной железы.
Критерии оценки трудоспособности. Локализация опухоли в различных квадрантах молочной железы влияет на прогноз за счет связи с интенсивностью и направлением метастазирования. Прогностически благоприятной является опухоль в наружных квадрантах, главным образом в связи с возможностью более ранней диагностики регионарного метастазирования и большим радикализмом лечения. Наибольшей частотой метастазирования отличаются опухоли, локализующиеся медиально и в центре молочной железы. Для этих локализаций характерно метастазирование в парастернальные лимфатические узлы (у каждой третьей больной), причем этот коллектор может быть единственным.
Существенным прогностическим фактором является размер первичного очага. Выделяют три градации опухоли: до 2 см в наибольшем измерении; более 2 см, но не более 5 см и более
5 см.
Пятилетняя выживаемость в зависимости от размеров опухоли (при отсутствии метастазов в лимфоузлах) колеблется, по данным различных авторов, от 93% при опухолях до 2 см до 50—75% при опухолях больших размеров. При опухолях более 5 см частота рецидивов в зоне операции в 5—6 раз больше, чем при небольших опухолях.
Тип роста опухоли определяет клиническую форму и степень ее злокачественности. Различают узловатые и диффузные формы рака. Узловатые формы делятся на ограниченно растущие и местно-инфильтративно растущие, а среди диффузных различают отечные, диффузно-инфильтративные и лимфангитические формы рака молочной железы. Опухоли инфильтративного типа чаще встречаются у молодых женщин и реже в глубокой менопаузе. Прогноз при них хуже. Особенно неблагоприятным течением и высокой резистентностью к лечебным мероприятиям отличаются воспалительные формы рака — мастито- и рожеподобные раки, «панцирный» рак. Прогноз при этих формах плохой, средняя продолжительность жизни колеблется от 4 до 16 мес.
Состояние регионарных лимфатических узлов является наиболее значимым фактором. Лимфогенный путь метастазирования может быть ортоградным и ретроградным. Регионарными лимфатическими коллекторами для молочной железы являются подмышечные (метастазы выявляются у 1/2—2/3 больных), подлопаточные, подключичные (у каждой 4-й женщины), межреберные, парастернальные (у каждой 3-й) и медиастинальные лимфоузлы. Наличие метастазов в лимфоузлы ухудшает прогноз; у 70—75% больных, леченных при метастазах в лимфоузлы, наступает диссеминация процесса, а поражение надключичной группы должно рассматриваться как отдаленное метастазирование.
Отдаленные метастазы рака возникают в костях, легких, плевре, печени, головном мозге, яичниках.
Метастазы в кости чаще всего являются гематогенными, множественными и при генерализации процесса наблюдаются у 27—51% больных. Различают 3 основные формы метастазирования рака в скелет: остеолитическую — 74,6% всех метастазов [Дымарекий Л.Ю., 1980], остеобластическую (склерозирующую) — 5% случаев и смешанную. Наиболее часто поражаются пояснично-крестцовый отдел позвоночника, кости таза, верхние отделы бедренной кости, ребра, ключица, кости черепа. Ведущими симптомами являются резкая боль при функциональной нагрузке на пораженные отделы, мышечная слабость, затруднения при перемене положения тела.
Метастазы в легком после мастэктомии встречаются у 6,3—31,8% больных [Дымарский Л.Ю., 1980], а по данным патологоанатомических исследований — у 45% (легкие) и 71,2% (плевра) умерших. В начальной фазе развития метастазов в легкие появляются сухой кашель, иногда мокрота с примесью крови, слабость, субфебрилитет, потливость, одышка. В последующем состояние значительно ухудшается. Метастазы в плевру сопровождаются значительным выпотом, который легко определяется клинически и рентгенологически. Возможны смешанные формы метастазов — узлы в легком, раковый лимфангит и выпот в плевральную полость.
Основной метод диагностики метастазов в кости и легкие - рентгенологический. Учитывая высокую частоту метастазов, при направлении на МСЭ эти исследования обязательны.
Метастазирование рака в печень может быть лимфогенным и гематогенным. Частота метастазов — до 62,5—67%. Клинически диагностика затруднена. При выраженном метастазированип определяется увеличенная печень с бугристой поверхностью и плотным краем. Нарушение функции печени и желтуху обусловливает не массивность поражения, а локализация опухолевых очагов, сдавливающих желчевыводящие пути.
Рецидивы и метастазы в первые 5 лет после радикального лечения возникают у 38—64% женщин. Появление их свидетельствует об активизации процесса и плохом прогнозе. Средняя продолжительность жизни больных с генерализацией рака молочной железы в зависимости от характера лечения составляет 12—24 мес.
Стадия рака. Принята следующая классификация рака по распространенности.
I стадия — опухоль до 2 см в диаметре без прорастания в жировую клетчатку, окружающую молочную железу. Регионарные метастазы отсутствуют.
IIA стадия — опухоль от 2 до 5 см в диаметре, не прорастающая окружающую жировую клетчатку и кожу молочной железы, или опухоль того же или меньшего размера, прорастающая жировую клетчатку и спаянная с кожей (симптомы морщинистости, «площадки»). Регионарные метастазы отсутствуют.
IIБ стадия — опухоль той же или меньшей степени местного распространения с одиночными (не более 2) регионарными метастазами на стороне поражения, смещаемыми подмышечными и (или) парастернальными.
IIIA стадия — опухоль более 5 см в диаметре, не прорастающая ткани, окружающие молочную железу, или опухоль любого размера, инфильтрирующая подлежащие фасциально-мышечные слои либо кожу (симптомы умбиликации, «лимонной корки» — ограниченный отек, возможны изъязвление кожи, втяжение соска). Регионарные метастазы отсутствуют.
IIIБ стадия — опухоль той же или меньшей степени местного распространения с одиночными (не более 2) ограниченно смещаемыми или множественными смещаемыми метастазами в подмышечных, подключичных, подлопаточных и парастернальных узлах на стороне поражения; опухоль той же или меньшей степени местного распространения с одиночными (не более 2) смещаемыми метастазами в надключичных лимфатических узлах на стороне поражения, которые могут сочетаться с другими регионарными метастазами.
IVA стадия — местно-распространенная опухоль с наличием диссеминации по коже (сателлиты) или обширным изъязвлением, или фиксированная к грудной утенке, или с тотальным отеком молочной железы. Все острые формы рака молочной железы: рожеподобные, маститоподобные, «панцирные». Регионарные метастазы не определяются.
IVБ стадия — опухоль той же степени местного распространения с любыми Вариантами регионарного метастазирования или опухоль меньших размеров с одиночными ограниченно смещаемыми либо множественными смещаемыми надключичными и (или) несмещаемыми регионарными метастазами. Опухоль любой степени местного распространения с клинически определяемыми отдаленными метастазами, в том числе лимфогенными контралатеральными.
В классификации по системе TNM предусмотрены следующие обозначения.
Т — первичная опухоль:
Тх — недостаточно данных для оценки первичной опухоли;
Т0 — первичная опухоль не определяется;
Tis — преинвазивная карцинома: интрадуктальная или лобулярная carcinoma in situ, или болезнь Педжета соска без наличия опухолевого узла;
Т1 — опухоль до 2 см в наибольшем измерении;
Т1а — опухоль до 0,5 см в наибольшем измерении;
Т1b — опухоль до 1 см в наибольшем измерении;
T1c — опухоль до 2 см в наибольшем измерении;
T2 — опухоль до 5 см в наибольшем измерении;
Т3 — опухоль более 5 см в наибольшем измерении;
Т4 — опухоль любого размера с прямым распространением на грудную стенку или кожу;
Т4а — распространение на грудную стенку;
Т4b — отек (включая «лимонную корочку») или изъязвление кожи молочной железы, либо сателлиты в коже молочной железы;
Т4с — признаки, перечисленные в Т4а и Т4b;
T4d — воспалительная форма рака.
N — регионарные лимфатические узлы:
Nx — недостаточно данных для оценки состояния регионарных лимфатических узлов;
N0 — нет признаков поражения метастазами регионарных лимфатических узлов;
N1 — метастазы в смещаемых подмышечных лимфатических узлах на стороне поражения;
N2 — метастазы в подмышечных лимфатических узлах, фиксированных друг с другом или с другими структурами, на стороне поражения;
N3 — метастазы во внутренних лимфатических узлах молочной железы на стороне поражения.
М — отдаленные метастазы:
Мх — недостаточно данных для определения отдаленных метастазов;
М0 — нет признаков отдаленных метастазов;
M1 —имеются отдаленные метастазы (включая метастазы в надключичных лимфатических узлах).
G — гистологическая дифференцировка.
Пятилетняя выживаемость радикально леченных больных с I стадией заболевания — 83—94%, при III Б стадии — 34—46%.
Гистологическое строение опухоли. По гистологическому строению различают высокодифференцированные опухоли (аденокарцинома), карциномы средней степени злокачественности с элементами скиррозного рака и низкодифференцированные и недифференцированные карциномы (солидный рак). Высокодифференцированные опухоли представлены в основном узловатыми формами, отличаются сравнительно медленным ростом и преимущественно лимфогенным метастазированием. Низкодифференцированные и недифференцированные раки исключительно злокачественны, склонны к раннему гематогенному метастазированию. Наблюдается инвазия в лимфатические и кровеносные сосуды, свидетельствующая о высокой вероятности диссеминации процесса.
Патогенетическая форма рака молочной железы является важным прогностическим фактором. Различают 4 основных формы рака — тиреоидную, овариальную, надпочечниковую и инволютивную (Л. Ю. Дымарский).
Для тиреоидной формы характерен молодой возраст больных (до 35 лет), поражение щитовидной железы гипотиреоидного или эутиреоидного характера, поздние первые роды и частое наличие предшествующего дисгормонального поражения молочных желез. Протекает относительно благоприятно.
Овариальная форма рака молочной железы наблюдается у женщин 35—50 лет, страдающих различными заболеваниями
репродуктивной системы, связанными с повышенной эстрогенизацией (кисты яичника, фиброаденоматоз) и хроническими гепатопатиями, снижающими инактивацию эстрогенов. Овариальные формы отличаются агрессивностью, быстрым темпом роста, ранним метастазированием.
Для больных с надпочечниковой формой рака молочной железы характерен гиперкортицизм. Обменно-эндокринные нарушения более выражены, чем при других формах: ожирение, высокий уровень холестерина и кортизола, явный или скрытый диабет, поздняя менопауза, фибромиомы матки. Прогноз лучше, чем при овариальной форме, но в целом неблагоприятный.
Инволютивная форма характерна для женщин, находящихся в глубокой менопаузе (средний возраст—65 лет). Течение заболевания медленное, прогноз относительно благоприятен.
Лечение и его результаты.
При лечении рака молочной железы в зависимости от формы и стадии процесса применяют хирургический метод, лучевое, химиотерапевтическое и гормональное лечение в различных сочетаниях. Ведущим в комплексной терапии, особенно в начальных стадиях, остается оперативное лечение. Существует несколько вариантов оперативных вмешательств при раке молочной железы: радикальная стандартная мастэктомия, расширенная радикальная мастэктомия, радикальная модифицированная мастэктомия по Пейти — Дисону, радикальная секторальная резекция с лимфоаденэктомией и простая (санирующая) мастэктомия.
Основным вариантом хирургического лечения рака молочной железы считается радикальная стандартная мастэктомия по Холстеду — Майеру — одномоментное, одноблочное удаление железы с частью большой и малой грудных мышц и подмышечными, подключичными и подлопаточными лимфатическими коллекторами. Показанием к мастэктомии по Холстеду — Майеру является рак молочной железы, вышедший за пределы железы, в зоне регионарного метастазирования в стадиях IIБ и IIIБ, а также больших размеров первичная опухоль без лимфогенных . метастазов — IIIA стадия.
Расширенная радикальная мастэктомия по Урбану — Холдину с одноблочным удалением парастернальных лимфоузлов (с частью грудины и хрящами II—IV ребер) показана при раке молочной железы I, IIA и IIБ стадий с локализацией опухоли во внутренних квадрантах и центральной зоне. При значительном местно-регионарном распространении опухоли эта операция теряет смысл из-за сомнительности в ее радикализме.
При локализации опухоли в наружных квадрантах, I и IIA стадий процесса, двустороннем поражении молочных желез и пожилом возрасте заболевших показана мастэктомия по Пейти - Дисону. Основным преимуществом ее является сохранение большой грудной мышцы, что создает более благоприятные
условия для восстановления функции плечевого сустава, и малая травматичность. При локализации опухоли в центральной зоне и медиальных квадрантах и распространенных формах рака операция Пейти не является радикальной.
Секторальная резекция железы с моноблочным удалением подмышечно-подключичной клетчатки и последующим облучением железы и региональных коллекторов относится к условнорадикальным вмешательствам. Может быть выполнена при локализации опухоли в латеральном отделе железы, размерами не более 2 см и при отсутствии метастазов в лимфоузлы.
Лучевая терапия при раке молочной железы применяется, главным образом, для создания более благоприятных условий для оперативного вмешательства. Предоперационная лучевая терапия показана при распространенных формах опухоли, послеоперационное облучение применяют чаще при недостаточно радикальных операциях.
Послеоперационная химиотерапия является дополнительным методом лечения рака молочной железы, обусловленным склонностью этой опухоли к раннему лимфогенному и гематогенному метастазированию. Количество курсов — от 4 до 8, интервал между курсами — 4—6 нед.
Абсолютными противопоказаниями к проведению химиотерапии являются острые инфекции, глубокие нарушения функции печени и почек, некомпенсированный диабет, выраженная сердечно-сосудистая недостаточность и выраженная гемодепрессия. Бесперспективно применение химиотерапии у больных старше 55 лет.
Гормональную терапию применяют у больных с распространенными опухолями или с прогностически неблагоприятными формами рака. Вид и методика гормонального лечения (овариэктомия, назначение эстрогенов, андрогенов, кортикостероидов и др.) определяется патогенетическим типом опухоли.
Лучшие результаты получены при комплексной терапии рака. Так, при IIБ стадии рака рецидив и метастазы в первые 2—4 года возникают после комплексной терапии в 2 раза реже, чем после комбинированного лечения, и в 2,2 раза по сравнению с только хирургическим.
Осложнения лечения. Отек верхней конечности наблюдается у 13 - 58% оперированных, по данным ряда авторов,— до 80%. Причиной лимфостаза является пересечение путей лимфооттока, лимфорея с последующим воспалением, лучевой фиброз, метастатическая блокада лимфатических коллекторов, в отдаленном периоде — повторяющиеся рожистые воспаления. В зависимости от распространенности отека выделяют: I степень — отек только плеча, II — отек плеча и предплечья и III степень — отек всей конечности, включая кисть.
Существует классификация и по разнице в окружности плеча на стороне поражения: до 3 см — I степень, от 3 до 6 см — II и больше 6 см — III степень. Как правило, та и другая классификация совпадают.
Рубцовая контрактура плечевого сустава возникает у 4—5% оперированных. Тяжесть ее в значительной мере зависит от характера оперативного вмешательства и активности ЛФК в послеоперационном периоде. После операции по Пейти больных выписывают из стационара уже с достаточным объемом движений в суставе.
После операции могут иметь место тромбоз подмышечной вены, тромбофлебит, при повреждении нервных стволов во время операции или постлучевом фиброзе — плексит.
Лимфостаз, контрактура плечевого сустава, тромбоз подмышечной вены и плексит объединены в современной онкологии термином «постмастэктомический синдром».
Поздние лучевые повреждения кожи и подкожной клетчатки возможны в виде атрофического или гипертрофического дерматита соответственно зоне облучения, лучевого фиброза и лучевой язвы. Лучевые язвы характеризуются торпидным течением и выраженным болевым синдромом в сочетании с кожным зудом, особенно в первые 9 мес.
Осложнения химиотерапии касаются, главным образом, поражения крови — лейкопения, лимфопения, тромбоцитопения, анемия, которые сопровождаются слабостью, кровотечениями, резким нарушением общего состояния, выпадением волос, расстройствами деятельности желудочно-кишечного тракта.
Овариэктомия и рентгенокастрация в последующие годы после лечения вызывают формирование посткастрационного синдрома различной степени выраженности. Этот синдром проявляется тяжелыми вегетативно-сосудистыми расстройствами и нервно-психическими нарушениями. Вегетативно-соматический невроз, сопровождающийся покраснением лица, приливами к голове, весьма сходен с симптомами, наблюдающимися при наступлении климакса. Часто кастрация ведет к возникновению резких атрофических процессов в женской половой сфере. Сравнительно быстро после кастрации наступают значительные изменения обмена веществ, особенно жирового. Масса тела больных быстро увеличивается (овариально-диэнцефально-гипофизарные нарушения).
Критерии и ориентировочные сроки ВУТ. Средние сроки ВУТ при лечении рака молочной железы составляют 3—4 мес. При благоприятном клиническом прогнозе критериями возвращения к трудовой деятельности являются:
— общее удовлетворительное состояние;
— психологическая «оправленность»;
— нормализация гематологических и биохимических показателей;
— заживление раны;
— законченное лечение осложнений.
При эффективном незаконченном лечении продолжительность ВУТ может быть больше. При проведении химиотерапевтического лечения, хорошей переносимости и отсутствии осложнений, требующих лечения между курсами, больные временно нетрудоспособны на этот период. В остальных случаях и при проведении химиотерапии у больных с сомнительным прогнозом временная нетрудоспособность не должна превышать 4 мес. с последующим направлением на МСЭ.
Противопоказанные виды и условия труда:
— тяжелый и средней тяжести труд;
— труд с постоянной нагрузкой на оперированную конечность;
— работа в горячих цехах;
— работа в условиях локальной или общей вибрации.
Показания для направления на МСЭ:
— радикально леченных больных после завершения лечения и реабилитации при необходимости рационального трудоустройства;
— больных, получающих адъювантную химио- и гормонотерапию;
— больных после радикального лечения с сомнительным прогнозом (большая опухоль, центральные и медиальнорасположенные опухоли, инфильтрирующий рост);
— инкурабельных больных;
— больных с рецидивом и появлением отдаленных метастазов;
— для повторного или досрочного освидетельствования.
Стандарты обследования при направлении на МСЭ:
— клинический анализ крови;
— биохимические показатели крови;
— рентгенограмма грудной клетки, при необходимое и томограммы;
— ЭКГ;
— основные показатели гемодинамики;
— УЗИ печени.
В направлении на МСЭ необходимо дать полную характеристику опухоли и характера проведенного лечения, по показанием — заключение психолога.
КРИТЕРИИ ИНВАЛИДНОСТИ ПРИ РАКЕ МОЛОЧНОЙ ЖЕЛЕЗЫ В 2021 ГОДУ
ПРИ ПЕРВИЧНОМ ОСВИДЕТЕЛЬСТВОВАНИИ В БЮРО МСЭ:
Инвалидность не устанавливается в случае, если у больной имеется:
Рак молочной железы I стадии (T1N0M0) после радикального лечения (органосохраняющий хирургический метод лечения (секторальная резекция) без местных и/или общих осложнений.
Инвалидность 3-й группы устанавливается в случае, если у больной имеется:
1. Рак молочной железы I, II стадии (T1,2N1M0) после радикального лечения (мастэктомия) без местных и/или общих осложнений.
2. Рак молочной железы I, II стадии (T1,2N0,1M0) после двусторонней мастэктомии.
Инвалидность 2-й группы устанавливается в случае, если у больной имеется:
1. Рак молочной железы I, II стадии (T1,2N1,M0) после радикального лечения (мастэктомия), двусторонней мастэктомии, при наличии медицинских противопоказаний к проведению радикального лечения.
2. Рак молочной железы I, II, III стадии (T1,2,3N0,1M0) после двусторонней мастэктомии.
3. Рак молочной железы II, III стадии (T2,3,4N0,1M0) после радикального лечения, (мастэктомия), наличие местных и/или общих осложнений.
4. Проведение адъювантной противоопухолевой лекарственной терапии в дополнение к хирургическому методу лечения, лучевой терапии.
Инвалидность 1-й группы устанавливается в случае, если у больной имеется:
Рак молочной железы IV (T1,2,3,4N1,2,3M1), инкурабельное состояние.
СТАДИИ РАКА МОЛОЧНОЙ ЖЕЛЕЗЫ
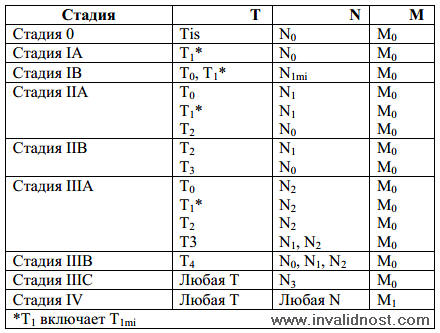
Источник
ПРИ ПОВТОРНОМ ОСВИДЕТЕЛЬСТВОВАНИИ В БЮРО МСЭ:
При повторном освидетельствовании перспективы установления (продления) инвалидности зависят от: степени нарушенных функций организма после проведенного лечения, наличия ремиссии или возникновения рецидивов, метастазов, осложнений, продолженного роста опухоли после радикального лечения, а также с учетом проводимого лечения в течение пяти лет.
Обычно (как правило) подходы при повторном освидетельствовании следующие.
Инвалидность не устанавливается в случае, если:
- не имеется: рецидивов, метастазов опухоли, инвалидизирующих последствий проведенного противоопухолевого лечения, сопутствующей инвалидизирующей патологии (при условии истечения срока в 5 лет с начала лечения онкопатологии).
Инвалидность 3-й группы устанавливается:
1. В случае наличия стойкого умеренно выраженного нарушения функции организма.
Инвалидность 2-й группы устанавливается:
1. В случае появления с момента предыдущего освидетельствования рецидивов (метастазов) опухоли (если ранее больному устанавливалась инвалидность 3-й или 2-й группы) - при условии отсутствия стойких значительно выраженных нарушений функций организма.
2. В случае наличия у больного последствий проведенного противоопухолевого лечения и/или сопутствующей патологии, приводящих к стойкому выраженному нарушению функций организма.
Инвалидность 1-й группы устанавливается в случае, если у больного имеется:
1. Терминальное, инкурабельное состояние, нуждаемость в постоянной посторонней помощи, уходе, надзоре.
2. Стойкое значительно выраженное нарушение функций организма.
Получить официальное заключение о наличии (или отсутствии) оснований для установления инвалидности больной может только по результатам своего освидетельствования в бюро МСЭ соответствующего региона.
Порядок оформления документов для прохождения МСЭ (включая и алгоритм действий при отказе лечащих врачей направлять больного на МСЭ) достаточно подробно расписан в этом разделе форума: Оформление инвалидности простым языком
Источник |